Behandlung
PNH-Behandlung
Grundsätzlich zeigt sich die paroxysmale nächtliche Hämoglobinurie bei den betroffenen Menschen sehr unterschiedlich. Für die Wahl des passenden Therapieansatzes bespricht Ihr Arzt mit Ihnen die unterschiedlichen Behandlungsmöglichkeiten. So lässt sich gemeinsam entscheiden, welche Therapie für Sie und Ihre individuellen Symptome am besten geeignet ist. Grundsätzlich ist die PNH heutzutage gut zu behandeln und hat dank moderner Therapien keinen Einfluss auf die Lebenserwartung Betroffener.
Die verfügbaren Behandlungsoptionen können Ihnen helfen, weil sie viele Krankheitssymptome lindern können. Es wird zwischen zielgerichteten und unterstützenden Therapiestrategien unterschieden.
Zielgerichtete Therapiestrategie: Komplementinhibition
Hintergrund: Wie läuft die komplementvermittelte Hämolyse ab?
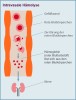
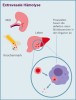
Bei der PNH werden infolge einer Mutation veränderte rote Blutkörperchen (Erythrozyten) hergestellt. Diese sind von Hämolyse betroffen – es kommt zu einem Zerfall der Erythrozyten. Abhängig davon, ob der Zellzerfall innerhalb oder außerhalb des Blutgefäßsystems stattfindet, unterscheidet man die intravasale und die extravasale Hämolyse. Extravasale Hämolyse bedeutet, dass Fresszellen die Erythrozyten außerhalb des Blutgefäßsystems in Organen wie der Milz und Leber abbauen. Intravasale Hämolyse bedeutet, dass die Erythrozyten durch die Komplementkaskade innerhalb der Blutgefäße zerstört werden.
Zerfall roter Blutkörperchen im Gefäßsystem, z. B. bei rascher Hämolyse
Zerfall roter Blutkörperchen außerhalb des Gefäßsystems bzw. Abbau in Milz, Leber und Knochenmark
Eine zielgerichtete Therapie stellt die sogenannte Komplementinhibition dar, die bei einem Teil der PNH-Patienten zum Einsatz kommt. Dabei wird das Komplementsystem der Betroffenen gehemmt, um die Hämolyse, d. h. den Zerfall der roten Blutkörperchen, zu reduzieren. Bei einem Großteil der Medikamente, die bei der PNH-Behandlung eingesetzt werden, handelt es sich um C5-Inhibitoren, welche die Zerstörung der Blutkörperchen innerhalb der Blutgefäße hemmen, also die intravasale Hämolyse.1 Trotz einer Therapie mit diesen Medikamenten kann es daher vorkommen, dass weiterhin rote Blutkörperchen außerhalb des Gefäßsystems zerstört werden, weil diese von einer früheren Komponente des Komplementsystems (C3b) für den Abbau markiert wurden. So kann es vorkommen, dass die Blutarmut weiter besteht und Patienten regelmäßig Bluttransfusionen benötigen.2 Mittlerweile stehen auch Therapien zur Verfügung, welche auf diese frühe Komponente des Komplementsystems (C3b) und damit auf die Hämolyse außerhalb des Gefäßsystems einwirken.3,4
Hämolyse bei PNH – Video
Ein kurzes, aber interessantes Video, bringt Ihnen das Thema Hämolyse bei PNH noch etwas näher.
Tipp: Vielen Menschen mit Erkrankungen hilft es, wenn sie aktiv am Entscheidungsprozess der eigenen Therapie beteiligt sind. Das ist nicht immer möglich und wird im ärztlichen Arbeitsalltag auch schonmal vergessen. Damit Sie mit Ihrer PNH ein aktiver Teil Ihrer Therapieplanung sein können, kann ein Leitfaden für das Arztgespräch hilfreich sein. Einen Vorschlag hierfür finden Sie hier.
Unterstützende Therapiestrategie
Neben den Therapiestrategien, die zielgerichtet und direkt in das Komplementsystem der Patienten eingreifen, existiert eine Reihe von weiteren Therapiestrategien, die darauf abzielen, PNH-Symptome zu lindern oder das Risiko von Komplikationen zu reduzieren.
Transfusion von Erythrozytenkonzentraten
Da PNH-Patienten an Anämie (Blutarmut) leiden, kann eine Transfusion die Symptome lindern, z. B. Abgeschlagenheit. Diese müssen in regelmäßigen Abständen verabreicht werden, um den Spiegel an roten Blutkörperchen anzuheben und aufrechtzuerhalten.
Hemmung der Blutgerinnung (Antikoagulation)
Eine schwerwiegende Komplikation der PNH sind Thrombosen (Bildung von Blutgerinnseln). Moderne, zielgerichtete PNH-Therapien reduzieren das Thromboserisiko deutlich. In speziellen Fällen können zusätzlich sogenannte Antikoagulanzien, umgangssprachlich als Blutverdünner bekannt, angewendet werden.
Substitution von Eisen und Vitaminen
Zur Unterstützung der Blutbildung können Eisen, Vitamin B12 und Folsäure verabreicht werden.
Kann eine PNH geheilt werden?
Eine Heilung der PNH ist nur mit einer Stammzelltransplantation möglich. Diese sogenannte kurative Therapie kommt aufgrund der damit verbundenen Risiken für PNH-Patienten nur in Ausnahmefällen in Frage.5
Quellen:
- Patriquin CJ, et al. Transfus Med Rev 2019
- Risitano AM et al. Frontiers in Immunol 2019
- Hillmen P, et al. N Engl J Med 2021
- DGHO-Leitlinie zu PNH https://www.onkopedia.com/de/onkopedia/guidelines/paroxysmale-naechtliche-haemoglobinurie-pnh/@@guideline/html/index.html